Untersuchung zu Haltequoten in der Drogenrehabilitation
Die Frage nach der so genannten Haltequote (d. h. nach dem Anteil derjenigen Rehabilitanden, die eine Rehabilitationsbehandlung planmäßig beenden) ist eine, wenn nicht sogar die zentrale Frage in der stationären Drogenrehabilitation. Erstaunlicherweise gibt es kaum empirische Forschung zu diesem Thema. Im Rahmen eines mehrmonatigen Projektes haben die Ordenswerke des Deutschen Ordens versucht, hierzu weitere Erkenntnisse zu sammeln. Der Autor dieses Artikels war von Januar bis April 2017 damit beauftragt, sich mit diesem Thema näher zu beschäftigen.
Das Haltequotenprojekt sollte folgende Fragestellungen bearbeiten:
- Analyse der Haltequoten in den zehn Drogenfachkliniken (Reha) im Bereich Suchthilfe der Ordenswerke des Deutschen Ordens
- Identifikation möglicher Einflussfaktoren auf die jeweilige Haltequote
- Möglichst Generierung von Vorschlägen für Maßnahmen zur Verbesserung der Haltequote in ausgewählten Einrichtungen
Folgende Umsetzungsschritte und Methoden wurden angewandt:
- Literaturrecherche
- Analyse ausgewählter Qualitätsindikatoren bzw. möglicher Einflussfaktoren auf die Haltequoten in den betrachteten Einrichtungen
- Erstellung eines strukturierten Interview-Leitfadens und Durchführung von Interviews mit den einzelnen Klinikleiter/innen sowie Stellvertreter/innen
- Vor-Ort-Besuch ausgewählter Einrichtungen
- Erstellung eines internen Abschlussberichtes
Ergebnisse der Literaturrecherche
Wie bereits erwähnt, existiert derzeit kaum Forschung zum Thema „Haltequoten in der Drogenrehabilitation“. Die wenigen Studien, die vorliegen, wurden zunächst ausgewertet.
Patientenmerkmale
Wenn man sich mit den unterschiedlichen Einflussfaktoren auf die Haltequoten in der Suchttherapie befasst, stellt man zunächst fest, dass Patientenmerkmale einen wesentlichen Einfluss auf den Behandlungserfolg haben (Abbildung 1).
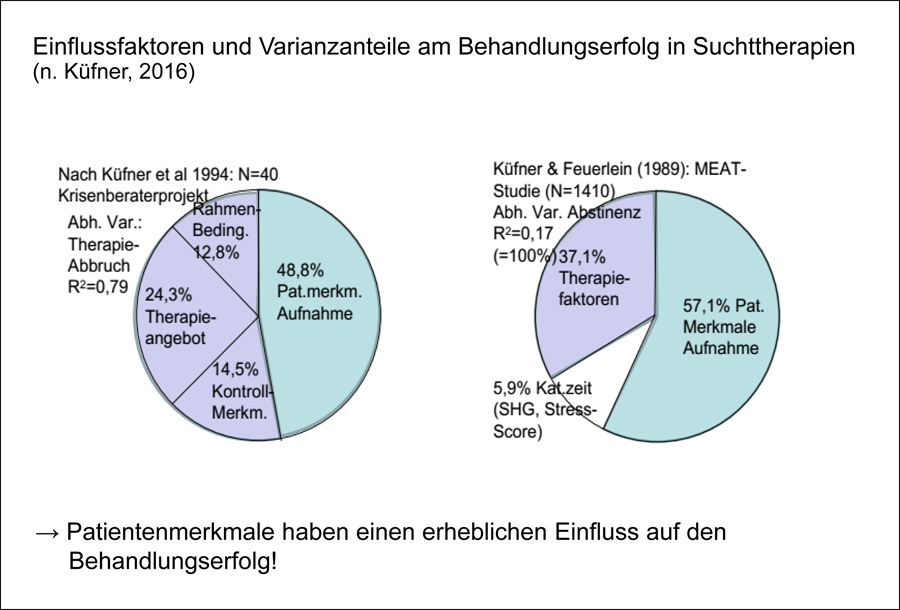
Abb. 1
Der Einfluss der Patientenmerkmale ist als Ausdruck von Patientenselektion zu verstehen, das heißt:
- unterschiedliche Settings behandeln unterschiedliche Patientengruppen,
- innerhalb eines gegebenen Settings kann man diesen Faktor als Behandler nicht direkt beeinflussen bzw. nur durch eine zukünftig veränderte Selektion im jeweiligen Setting.
Um die Haltequote durch therapeutisches Vorgehen zu beeinflussen und zu verbessern, interessieren daher andere Einflussfaktoren als die Patientenselektion.
Patientenzufriedenheit
Mit irregulären Beendigungen von Drogen-Rehabilitationsbehandlungen beschäftigt sich eine Studie des IFT München (Küfner et al., 1994). Die Autoren finden folgende Gründe für Abbruchgedanken bzw. für den Verbleib in der Einrichtung:
Gründe für Abbruchgedanken:
- Unzufriedenheit mit der Einrichtung
- Verzweiflung und Unbehagen
- Probleme im Therapieprozess
- Mitklient/innen und deren Abbruch
Gründe für den Verbleib:
- Hoffnung und Nachdenken
- Bindung an die Einrichtung
- Schutzfunktion der Therapie
Diese Aspekte nannten drogenabhängige Klienten in stationärer Behandlung als Antworten auf die Fragen, welche Gründe sie einerseits zum Infragestellen der Fortsetzung der Behandlung und andererseits zum Verbleib in der Behandlung bewogen haben.
Therapeutisch ist es also sinnvoll, die Gründe für Abbruchgedanken in den Blick zu nehmen und möglichst zu minimieren sowie die Gründe für den Verbleib in der Rehabilitationsbehandlung möglichst zu betonen und zu stärken.
In einer weiteren Publikation fassen Küfner et al. (2016) folgende Hinweise zur Reduzierung von Therapieabbrüchen zusammen:
- Abbruchgedanken sind so häufig, dass dieses Thema präventiv angesprochen werden sollte.
- Die Arbeitsbeziehung zwischen Therapeut/in und Patient/in ist von Bedeutung, aber schwierig zu beeinflussen.
- Erlebnispädagogische Maßnahmen stärken die Bindung an die Einrichtung.
- Strenge Regeln und Sanktionen führen zu einem häufigeren Therapieabbruch.
Wenn man sich nun im Rahmen von Untersuchungen zur Patientenzufriedenheit möglichst vorurteilsfrei mit kritischen Beurteilungen von Rehabilitand/innen auseinandersetzt, ergeben sich als häufigste Nennungen (dichotomisiert nach einer 6-stufigen Skala; mod. n. Küfner, 2008):
Mit „stimmt überwiegend“ beurteilt:
- Regeln wurden stur gehandhabt: 72,2%
- Wurde unfreiwillig zu Sachen gedrängt: 57,4%
- War für mich nicht die richtige Einrichtung: 40,7%
- Kann nicht profitieren von Therapie: 35,2%
- Belastung durch Probleme anderer Patienten: 33,3%
Mit „eher unzufrieden mit“ beurteilt:
- Großgruppe 48,1% (andere Aussagen wurden nur zu 14,8% bis 27,8% mit „eher unzufrieden“ beurteilt)
Aus diesen Ergebnissen lässt sich schließen, dass die Handhabung von Regeln ein wichtiger Faktor für Therapieabbrüche ist. Die therapeutische Einzelarbeit wird im Vergleich zur Gruppenarbeit unterschätzt. Einschränkend ist anzumerken, dass dies den Stand von 2008 darstellt, es gibt keine neueren Daten! Seitdem hat es in den beiden Bereichen „Regeln“ bzw. „Großgruppen“ in den Einrichtungen wesentliche Veränderungen (Verbesserungen) gegeben. Weitere Folgerungen für die Optimierung von Suchttherapien sind (mod. n. Küfner, 2016):
- Die Thematisierung negativer Folgen des Drogenkonsums ist wichtig, vor allem für psychoedukative Ansätze.
- Soziale Beziehungen zu Personen ohne Drogenkonsum sind von erheblicher Bedeutung.
- Die subjektive Belastung durch andere Drogenabhängige (in der Klinik) sollte ernst genommen werden. Dies spricht für eine Verstärkung von Einzeltherapien!
- Der Abbau von Barrieren in der Vorbereitung auf psychosoziale Interventionen bedarf einer systematischen Verbesserung. Besprochen werden sollten Stigmatisierung, negative Therapieerfahrungen und generelle Vorbehalte gegenüber psychosozialen Therapien wie Misstrauen, die Befürchtung, die eigene Autonomie zu verlieren, Angst vor dem Verlust des eigenen Lebensstils und der bisherigen Freunde.
Bei einer vertieften Beschäftigung mit dem Thema lässt sich ein Spannungsfeld zwischen einer sach- bzw. fachgerechten Behandlung einerseits und dem Dienstleistungsaspekt der Leistungserbringung in der Rehabilitation andererseits feststellen.
Komorbide Erkrankungen (Doppeldiagnosen)
Ein wesentlicher Aspekt bei der Behandlung Drogenabhängiger ist das Vorkommen von und der therapeutische Umgang mit komorbiden Erkrankungen, d. h. es liegen – neben der Suchterkrankung – eine oder auch mehrere weitere psychische Erkrankungen vor. Aus der Beurteilung des Behandlungsbedarfs wissen wir (mod. n. Küfner, 2016):
- Etwa 60 bis 70% der Opioidabhängigen und der substituierten Drogenabhängigen weisen eine komorbide Störung auf.
- Besonders häufig sind Angststörungen und affektive Störungen. Unter den Persönlichkeitsstörungen fällt die Häufigkeit von antisozialen Persönlichkeitsstörungen auf.
- Ein beträchtlicher Teil der komorbiden Störungen ist zeitlich vor der Suchtstörung entstanden. Dies kann als Hinweis auf die notwendige Behandlung sowohl der Sucht als auch der komorbiden Störung betrachtet werden.
- Neben den Klassifikationsebenen I und II (Persönlichkeitsstörungen) der ICD-10 müssen die sozialen und psychosozialen Problembereiche mitbetrachtet werden.
- Dieser Behandlungsbedarf gilt auch für die substitutionsgestützte Therapie
(s. Ergebnisse der PREMOS Studie, Wittchen et al., 2007).
Der Aspekt der komorbiden psychischen Erkrankungen und deren Berücksichtigung in der Behandlung spielt im Zusammenhang mit der Frage nach der Haltequote aus mehreren Gründen eine Rolle. Zum einen gibt es Untersuchungen, die darauf hindeuten, dass Personen mit komorbiden psychischen Erkrankungen grundsätzlich eine schlechtere Prognose haben. Zum anderen ist es unmittelbar plausibel, dass sich diese Personen die Bearbeitung aller ihrer Probleme von einer Behandlung erwarten. Die Enttäuschung dieser Erwartung könnte zu einer Häufung von Behandlungsabbrüchen führen. Schließlich gibt es empirische Hinweise darauf, dass diese tendenziell schlechtere Prognose durch einen erhöhten Behandlungsaufwand kompensiert werden kann.
Im Hinblick auf die Haltequote und eine erfolgreiche Behandlung gibt es noch einige zusätzlich zu berücksichtigende Aspekte, die den Rahmen dieses Artikels hier sprengen würden. Dies sind vor allem:
- die Häufigkeit von Rückfällen und der Umgang mit Rückfällen seitens der behandelnden Klinik sowie
- unterschiedliche Klinikstrategien im Umgang mit individuellem Fehlverhalten und Regelverstößen.
Eigene Beobachtungen und Ergebnisse aus Kliniken des Deutschen Ordens
Im Mittelpunkt des zweiten Teils des Haltequotenprojekts standen eigene Zahlenerhebungen bzw. Zahlenzusammenstellungen sowie die Durchführung strukturierter Interviews und deren Auswertung.
Die nachfolgend dargestellten Zahlen stammen aus zehn Drogenrehabilitationskliniken der Ordenswerke des Deutschen Ordens. Aus Gründen der Diskretion und Vertraulichkeit wurden die Einrichtungen anonymisiert. Betrachtet wurden alle im Zeitraum von 01.01.2014 bis 31.12.2016 in diesen zehn Kliniken behandelten Patienten (n=4.223). Diese Stichprobe wurde einer ausführlichen Datenanalyse unterzogen. Hierzu hatte der Autor Zugang zu sämtlichen Daten, so wie sie in den Rehakliniken mit dem Patientenverwaltungsprogramm „Patfak“ erfasst worden waren. Ein zweiter Weg, Daten zu erheben und auszuwerten, bestand in der Durchführung von strukturierten klinischen Interviews mit jeweils zwei Leitungsvertretern aus den betrachteten Einrichtungen. Hierzu wurde ein eigener mehrseitiger Interview-Leitfaden entwickelt. Die Ergebnisse wurden qualitativ ausgewertet. Dieser zweite Teil beinhaltet daher durchaus auch subjektive Interpretationsanteile.
Die Abbildungen 2 und 3 zeigen die Ergebnisse der Datenanalyse. Diese Zahlen zur Haltequote und zu den irregulären Beendigungen in den ersten 30 Tagen sind jedoch mit äußerster Vorsicht zu interpretieren! Sie wurden neu errechnet und sind NICHT mit Zahlen und Quoten vergleichbar, wie sie z. B. im Patientenverwaltungsprogramm ausgegeben werden. So wurden hier sämtliche Beendigungen mit der Entlassform „vorzeitig auf ärztliche Veranlassung“ nicht zu den planmäßigen Beendigungen gezählt bzw. nicht als solche bewertet. Grund hierfür ist die sehr unterschiedliche Handhabung dieser Entlassform in den verschiedenen Rehakliniken, die einen Vergleich unmöglich gemacht hätte. Die hier betrachtete „Haltequote-kons“ (für Haltequote, konservativ) beinhaltet ausschließlich die Entlassformen „regulär“ sowie „vorzeitig mit ärztlichem Einverständnis“.
Auch die „30-Tage-irreg-Quote“ ist nicht mit einer ähnlichen Variable im Patientenverwaltungsprogramm vergleichbar. Die hier aufgeführte „30-Tage-irreg-Quote“ misst den prozentualen Anteil der irregulären Beendigungen in den ersten 30 Tagen des Aufenthaltes im Verhältnis zur Gesamtzahl aller Entlassungen in einem betrachteten Zeitraum.
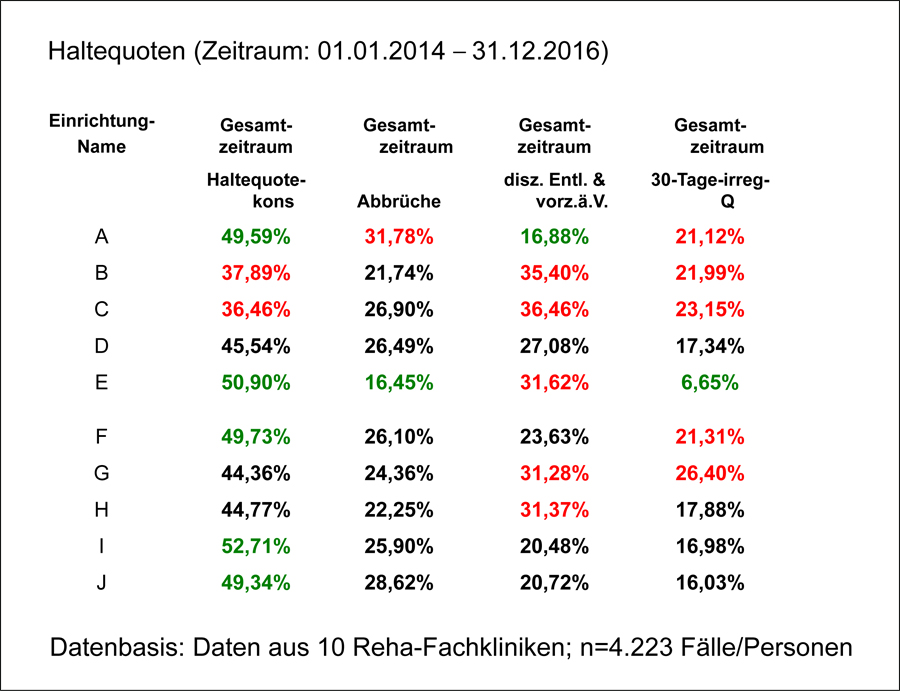
Abb. 2
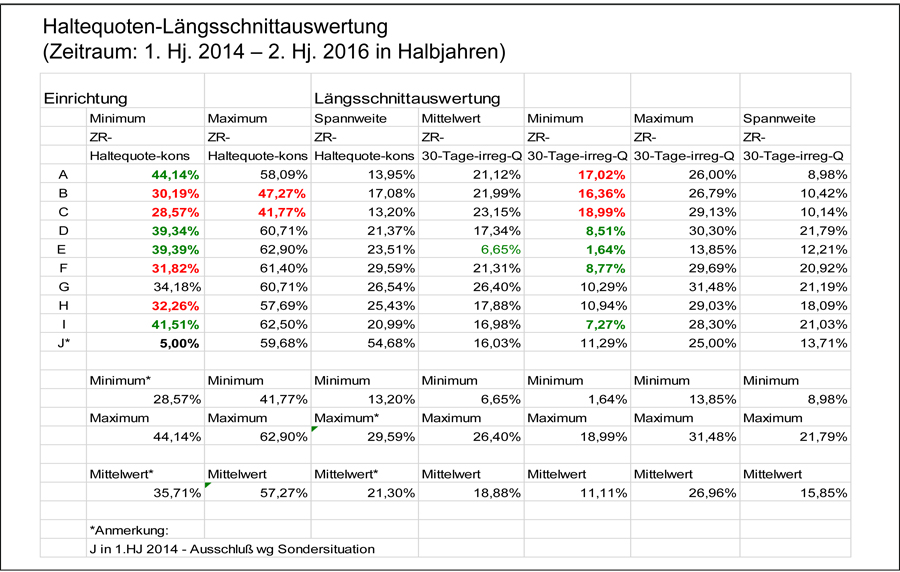
Abb. 3
Erklärung der Variablen in Abbildung 3:
Der Zusatz „ZR“ meint jeweils „Zeitraum“, d. h. die Quote bezogen auf die einzelnen Halbjahre
„Haltequote-kons“: beinhaltet nur die Entlassformen „regulär“ sowie „vorzeitig mit ärztlichem Einverständnis“
„Spannweite ZR-Haltequote-kons“: Differenz zwischen dem jeweils besten und dem jeweils schlechtesten Wert der betrachteten Einrichtung, somit ein Maß für die Schwankungen innerhalb einer Einrichtung über den Gesamtzeitraum
„ZR-30-Tage-irreg-Q“: der prozentuale Anteil an irregulären Beendigungen in einem betrachteten Halbjahr gemessen an allen Beendigungen im gleichen Zeitraum
„Spannweite ZR-30-Tage-irreg-Q“: Differenz zwischen dem jeweils besten und dem jeweils schlechtesten Wert der betrachteten Einrichtung, somit ein Maß für die Schwankungen innerhalb einer Einrichtung über den Gesamtzeitraum
Die Ergebnisse in Abbildung 2 und 3 zeigen: Die Einrichtungen haben unterschiedliche Stärken und Schwächen. Allerdings ist zu berücksichtigen, dass die betrachteten Kliniken zwar alle im Bereich der Drogenrehabilitation tätig sind, innerhalb dieses Feldes jedoch z. T. recht unterschiedliche Patientengruppen behandeln, d. h., es wurden teilweise „Äpfel mit Birnen“ verglichen. Deshalb sollte die Interpretation der Zahlen äußerst vorsichtig erfolgen, ebenso ist eine differenzierte Betrachtung notwendig. Patentrezepte für die Verbesserung der Haltequote gibt es (leider) keine. Konkretere Aussagen, die aus diesen Zahlen abgeleitet werden können, lauten:
- Die Haltequoten der betrachteten Einrichtungen unterscheiden sich z. T. erheblich.
- Dies ist nur teilweise Ausdruck von unterschiedlicher Klientel (Patientenselektion).
- Einrichtungen, deren Zahlen im zeitlichen Verlauf stärker schwanken, sind entweder grundsätzlich instabiler (d. h. geringere Schwankungen im zeitlichen Verlauf sind besser) oder aber einzelne Einrichtungen sind/waren zwischenzeitlich von Sondereffekten betroffen (zwei Einrichtungen).
- Die Haltequote innerhalb der jeweils ersten 30 Tage einer Rehabilitationsbehandlung ist zentral für die generelle Haltequote einer Einrichtung („Was am Anfang verloren geht, kann man später nicht mehr aufholen“).
Beim Versuch, sich etwas genauer mit den Effekten hinter diesen Zahlen zu befassen, ergeben sich Hinweise auf wahrscheinliche Einflussfaktoren auf die Haltequote. Auch wenn im Rahmen des Haltequotenprojekts keine Ressourcen für eine aufwändige Pfadanalyse oder eine Faktorenanalyse zur statistischen Quantifizierung der jeweiligen Einflussfaktoren vorhanden waren, so lassen sie sich hier zumindest auflisten wie folgt.
Mögliche Einflussfaktoren auf die Haltequote
Etwas zugespitzt könnte man festhalten: „Alles hat einen Einfluss!“. Die Ergebnisse der Datenanalyse und der klinischen Interviews weisen darauf hin, dass folgende Faktoren die Haltequote beeinflussen:
- 30-Tage-irreg Quote: Irreguläre Verluste in den ersten 30 Tagen der Reha wirken sich negativ auf die Gesamt-Haltequote aus.
- Anzahl der „vom Setting abgestoßenen“ Rehabilitanden: Diese Gruppengröße dient als indirektes Maß für die Güte der Adhäsion des Settings. Dies betrifft die Aspekte Kundenfreundlichkeit sowie Bindungsgestaltung.
- Stimmigkeit des Settings (innere Konsistenz): Passen die einzelnen Behandlungselemente gut zueinander?
- Anzahl der Rückfälle im Setting: Die Anzahl dient als (sehr indirektes) Maß für das „Chaos im Setting“ bzw. die vorhandene Setting-Kontrolle.
- Qualität des „Umgangs mit Fehlverhaltens“ im Setting: Werden viele Patienten disziplinarisch entlassen und wenn ja, die ‚richtigen‘? Existieren angemessene Strategien, um nicht ‚unnötig‘ Patienten zu entlassen?
Darüber hinaus spielen noch die Bereiche Patientenzufriedenheit und Mitarbeiterzufriedenheit eine Rolle. Weil deren Einfluss sich jedoch nicht eindeutig in eine bestimmte Richtung auswirkt wie bei den oben genannten Faktoren, werden sie hier als „Ja, aber“-Einflussfaktoren auf die Haltequote bezeichnet.
Die Patientenzufriedenheit hat natürlich einen Einfluss. Relevant ist v. a. die Patientenzufriedenheit der (späteren) Abbrecher, diese lässt sich allerdings kaum erheben. Wenn Querschnittsbefragungen durchgeführt werden (wie dies der Deutschen Orden regelmäßig tut), muss berücksichtigt werden, dass es zu einer recht zufälligen Stichprobenauswahl kommt und die Ergebnisse einer tagesaktuellen Beeinflussung unterliegen (Stichwort: Re-Test-Reliabilität). In Längsschnittbefragungen wie bei der deQus-Patientenbefragung ergibt sich ein anderes Problem: Es werden zwar gute Items abgefragt, aber es gibt hierbei einen Selektionseffekt, denn es werden nur planmäßige Beender befragt.
Die Mitarbeiterzufriedenheit hat natürlich ebenfalls einen Einfluss auf die Haltequote. Die Interpretation von Befragungen zur Mitarbeiterzufriedenheit ist jedoch keineswegs linear und einfach. So gibt es z.B. auch Teams, die vollauf mit sich selbst zufrieden und beschäftigt sind, was sich nicht nur positiv auf die Patienten auswirkt.
Hinweise für die Setting-Gestaltung
Bei der Setting-Gestaltung geht es wesentlich um Bindung. Die Maxime könnte sein: „Schaffe kein Setting, in dem du nicht selbst (gern) Patient sein möchtest.“ In der Zusammenschau aller hier betrachteten Faktoren ergeben sich folgende notwendige Grundprinzipien für sinnvolle Setting-Gestaltung (Breuer, 2017):
- TSB – Teamorientierte stationäre Behandlung (F. Urbaniok)
- Berücksichtigung der Anreizbedingungen im Setting (Kontingenz)
- Bindung (K.-H. Brisch)
- Transparenz und Berechenbarkeit
- Nach-Erziehung
- Waage: Akzeptanz vs Veränderung (analog DBT, M. Linehan)
- Motivational Interviewing (Miller & Rollnick)
- Gestaffelte Konsequenzen für Fehlverhalten
- Perspektivübernahme seitens der Therapeuten bei der Detailausgestaltung des Settings → das Setting soll in sich stimmig sein
Für die Zukunft gilt es, die verschiedenen, hier aufgeführten Faktoren zu den Themen „Haltequote“ sowie „Setting-Gestaltung“ in den Fachkliniken der Drogenrehabilitation möglichst umfassend zu berücksichtigen und zu implementieren.
Literaturhinweise beim Verfasser
Kontakt:
Dipl.-Psych. Marcus Breuer
Psychologischer Psychotherapeut
Klinikleitung
Würmtalklinik Gräfelfing
Josef-Schöfer-Str. 3
82166 Gräfelfing
marcus.breuer@deutscher-orden.de
Angaben zum Autor:
Marcus Breuer, Dipl.-Psych. (PP), ist Leiter der Würmtalklinik Gräfelfing und des Adaptionshauses Kieferngarten, München.
Titelfoto©Ulrike Niehues-Paas


