Eine integrierte Versorgung von alkoholkranken Menschen in Wien

Lenea Reuvers
Prävalenz
Alkoholerkrankungen sind in Österreich ein weit verbreitetes Problem: Fünf Prozent der österreichischen Bevölkerung ab dem 16. Geburtstag sind alkoholabhängig (betroffen sind 7,5 Prozent der Männer und 2,5 Prozent der Frauen), weitere zwölf Prozent weisen einen problematischen Alkoholkonsum auf und sind gefährdet, abhängig zu werden (Uhl et al. 2009). In Wien gelten bei einer Bevölkerung von insgesamt 1,7 Millionen Menschen zwischen 35.000 und 75.000 Personen als alkoholabhängig, bei weiteren 135.000 bis 175.000 besteht ein Alkoholmissbrauch. Laut Weltgesundheitsorganisation (WHO) liegt die Prävalenz der Alkoholerkrankung in Österreich über dem europäischen Durchschnitt und ist fast 70 Prozent höher als in Deutschland (WHO 2014). Zur Verbildlichung: Fast jeder dritte Mann im Alter zwischen 50 und 54 Jahren ist in Österreich von einer Alkoholerkrankung betroffen (Czypionka et al. 2013, S. 28).
Ausgangssituation
Das Behandlungsangebot für alkoholkranke Menschen wurde in Wien traditionell von einzelnen stationären Suchthilfeeinrichtungen geprägt, die als separate ‚Insellösungen‘ nebeneinander bestanden und nur geringfügig ambulante Leistungen zur Vor- und Nachbereitung eines stationären Aufenthaltes erbrachten (Uhl et al. 2009, S. 343 ff.). Diese Einrichtungen waren sowohl untereinander als auch mit dem sonstigen Gesundheits- und Sozialsystem kaum vernetzt; eine entsprechende Koordination der Suchthilfeeinrichtungen mit dem Ziel, die unterschiedlichen Angebote aufeinander abzustimmen und Nahtstellen zu schaffen, fehlte.
Langfristige poststationäre ambulante Betreuungen oder rein ambulante Angebote für Menschen, die eine stationäre Betreuung nicht in Anspruch nehmen konnten, waren nicht vorhanden. Durch das Fehlen ambulanter Angebote gab es keine begleitenden Betreuungsmöglichkeiten, um die Therapieinhalte nachhaltig im Alltag umzusetzen und die Teilhabe der Patient/innen am gesellschaftlichen Leben zu stärken. Die Folge waren hohe Rückfallraten und so genannte Drehtür-Effekte in den Einrichtungen und damit verbunden großes persönliches Leid auf Seite der Betroffenen sowie hohe volkswirtschaftliche Kosten für das Gesundheits- und Sozialsystem. Allein im Jahr 2011 entstand in Österreich laut einer Kosten-Nutzen-Analyse des Instituts für Höhere Studien netto ein volkswirtschaftlicher Schaden von 737,9 Millionen Euro, der auf die Alkoholerkrankung zurückzuführen war (Czypionka et al. 2013).
Das Projekt „Alkohol 2020“
Vor diesem Hintergrund wird seit Oktober 2014 in Wien unter dem Titel „Alkohol 2020“ im Rahmen eines Pilotprojekts ein integriertes Versorgungssystem für alkoholkranke Menschen umgesetzt, das einen frühzeitigen und niederschwelligen Zugang zu spezialisierten und qualifizierten Betreuungsangeboten sowie ein enges Nahtstellenmanagement und ein konstruktives Zusammenwirken der verschiedenen Einrichtungen aus dem Gesundheits- und Sozialbereich ermöglicht. Dieses Projekt wurde gemeinsam von der Pensionsversicherungsanstalt, der Wiener Gebietskrankenkasse und der Stadt Wien ins Leben gerufen und stellt in Österreich eine historisch erstmalige Kooperation dieser Kostenträger dar. Erstmals treten sie als gemeinsame Partner in der Konzeption, Umsetzung und Finanzierung der Betreuung inklusive Behandlung und Rehabilitation von alkoholkranken Menschen auf.
In Übereinstimmung mit der S3-Leitlinie „Screening, Diagnose und Behandlung alkoholbezogener Störungen“ (AWMF 2015) sieht das integrierte Versorgungssystem eine umfassende langfristig geplante multiprofessionelle Betreuung, ein begleitendes Case Management sowie integrierte Nahtstellen mit dem allgemeinen Gesundheits- und Sozialsystem vor. Ziel ist es, in einem guten Versorgungssystem durch frühzeitige Diagnose und Intervention eine erfolgreiche Behandlung und Rehabilitation alkoholkranker Menschen zu ermöglichen und eine nachhaltige soziale wie berufliche Reintegration dieser Menschen zu erreichen. Im Rahmen der integrierten Betreuung von „Alkohol 2020“ wird daher angestrebt, dass der niedergelassene Bereich, der klinische Bereich, die spezialisierte Suchtkrankenhilfe und das allgemeine Gesundheits- und Sozialsystem ihre Angebote aufeinander abstimmen, sich gegenseitig ergänzen und nahtlos miteinander kooperieren.
Versorgung von alkoholkranken Menschen
Dem spezialisierten Bereich der Suchtkrankenhilfe mit den Einrichtungen des Wiener Sucht- und Drogenhilfenetzwerks (SDHN) kommt in der Betreuung von Menschen mit einer Alkoholerkrankung die Schlüsselrolle zu. Die suchtspezifische Behandlung und Rehabilitation von alkoholkranken Menschen soll im Regelfall sowohl ambulant als auch stationär im spezialisierten Bereich des SDHN erfolgen. Der niedergelassene Bereich als häufig erste Anlaufstelle für Patient/innen mit gesundheitlichen Problemen übernimmt eine wesentliche Rolle in der Früherkennung, Frühintervention und Nachbetreuung. Die Versorgung im klinischen Bereich konzentriert sich auf Akut- und Schwerstfälle.
Um keine Parallelstrukturen zu schaffen, sondern alkoholkranke Menschen in allen Bereichen in die Gesellschaft zu integrieren, werden darüber hinaus Einrichtungen aus dem allgemeinen Gesundheits- und Sozialsystem durch einen eigenen Liaisondienst für die spezifischen Bedürfnisse alkoholkranker Menschen sensibilisiert und befähigt, ihre bestehenden Angebote auch für diese Zielgruppe zu öffnen. So können die Angebote aus dem allgemeinen Gesundheits- und Sozialsystem die spezialisierte Suchtkrankenhilfe bestmöglich ergänzen.
Im Mittelpunkt des integrierten Versorgungssystems stehen so genannte regionale Kompetenzzentren, die zum einen als erste Anlaufstelle für Menschen mit einer Alkoholerkrankung dienen und zum anderen das einrichtungsübergreifende Case Management verantworten und den niedergelassenen Bereich, den klinischen Bereich, den spezialisierten Bereich und die Angebote aus dem allgemeinen Gesundheits- und Sozialsystem miteinander vernetzen. Über die regionalen Kompetenzzentren ist ein niederschwelliger Zugang in das Betreuungssystem möglich. Alkoholkranke Menschen können sich direkt an ein regionales Kompetenzzentrum wenden oder aus dem Gesundheits- und Sozialsystem an ein Kompetenzzentrum vermittelt werden. In vielen Fällen wird diese Vermittlung durch Liaisondienste unterstützt.
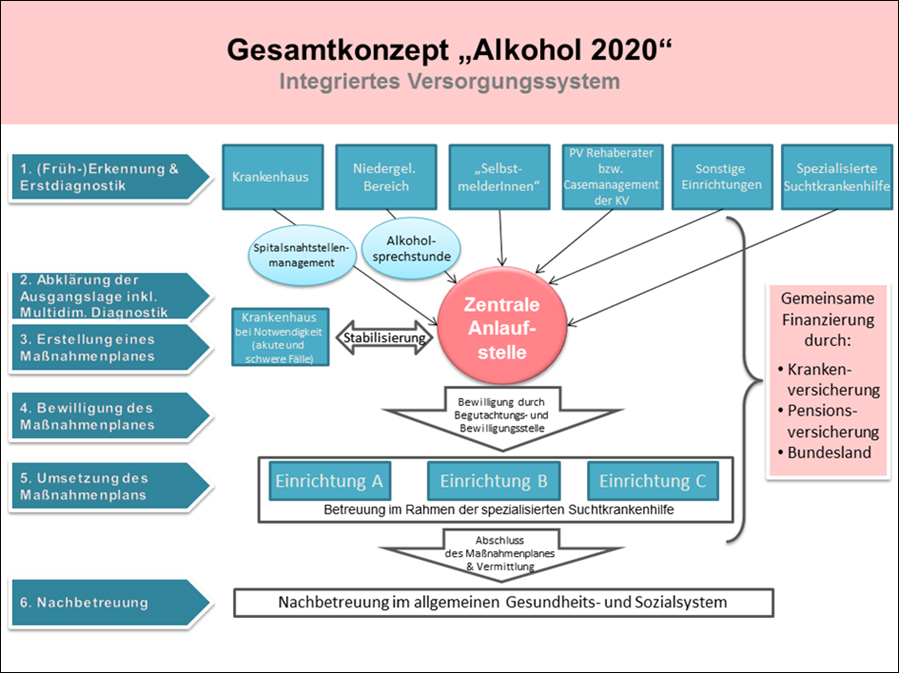
Abbildung 1: Das integrierte Versorgungssystem „Alkohol 2020“ (PV = Pensionsversicherung, KV = Krankenversicherung)
Im regionalen Kompetenzzentrum wird von einem multiprofessionellen Team aus Ärzten/Ärztinnen (Allgemeinmedizin und Psychiatrie), Psycholog/innen und Sozialarbeiter/innen mittels umfassender multidimensionaler Diagnostik die bio-psycho-soziale Ausgangslage der Patient/innen erhoben und gemeinsam mit den Patient/innen ein individueller, an ihrem Bedarf orientierter Maßnahmenplan für die weitere Betreuung inklusive Behandlung und Rehabilitation erarbeitet. Faktoren wie Arbeitsleben, Wohnsituation und familiäres Umfeld werden dabei von Anfang an mitbetrachtet.
Die erstellten Maßnahmenpläne decken jeweils den kompletten Betreuungsbedarf (somatisch/psychisch/sozial) sowohl in Hinblick auf die akute Krankenversorgung als auch auf die medizinische, soziale und berufliche Rehabilitation der jeweiligen Patient/innen ab und werden aus stationären und ambulanten Modulen zusammengesetzt, die sich in Dauer und Betreuungsintensität voneinander unterscheiden. Maßnahmenpläne können rein ambulant sein; kommt es zu einem stationären Aufenthalt, erfolgt immer eine ambulante Weiterbetreuung.
Solange definierte Mindeststandards eingehalten werden, können Einrichtungen der Suchtkrankenhilfe auf Basis wissenschaftlicher Betreuungskonzepte ein vielfältiges Betreuungsangebot bereitstellen. Auch das Therapieziel muss den Möglichkeiten und Bedürfnissen der einzelnen Patient/innen entsprechen und kann durch Abstinenz, kontrolliertes Trinken, Trinkmengenreduktion oder sonstige Angebote erreicht werden.
Im regionalen Kompetenzzentrum, das die Angebote der verschiedenen Einrichtungen im Detail kennt, wird bei der Erstellung des Maßnahmenplans unter den vielfältigen Angeboten jeweils die Einrichtung gewählt, die über das für den individuellen Bedarf der jeweiligen Patient/innen am besten geeignete Therapiekonzept und Angebot verfügt. Gegenüber dem jetzigen System, in dem sich Patient/innen eigenständig über die bestehenden Angebote informieren und bei den Einrichtungen bzw. den Kostenträgern um einen Therapieplatz ansuchen müssen, bedeutet diese Unterstützung eine wichtige Verbesserung für die Patient/innen.
Gemeinsamer Bewilligungsprozess
Das regionale Kompetenzzentrum beantragt anschließend die Bewilligung des Maßnahmenplans beim Institut für Suchtdiagnostik (ISD) der Sucht- und Drogenkoordination Wien. Die zeitnahe Bewilligung erfolgt im Rahmen einer einmaligen persönlichen Begutachtung direkt in den Räumlichkeiten des regionalen Kompetenzzentrums durch ein multiprofessionelles Team des ISD.
Im Sinne eines integrierten Versorgungssystems gibt es im Projekt „Alkohol 2020“ einen kostenträgerübergreifenden gemeinsamen Bewilligungsprozess: Mit der Bewilligung des Maßnahmenplans durch das Institut für Suchtdiagnostik liegt gleichzeitig auch die Finanzierungszusage aller Kostenträger für die im Maßnahmenplan festgelegten Module vor. Die Kostenträger (Krankenversicherung, Pensionsversicherung und die Stadt Wien) verzichten damit im Interesse der Patient/innen auf die bisher üblichen eigenen, voneinander getrennten Bewilligungsprozesse. Durch den gemeinsamen Bewilligungsprozess kann die Betreuung inklusive Behandlung und Rehabilitation vorab langfristig sichergestellt werden, und Unterbrechungen im Betreuungsverlauf werden vermieden.
Infolge der Bewilligung informiert das regionale Kompetenzzentrum die Suchthilfeeinrichtungen über die bevorstehende Betreuung und vermittelt die Patient/innen an die erste betreuende Einrichtung im Maßnahmenplan. Eine Änderung des Maßnahmenplans ist während des Betreuungsverlaufs jederzeit nach entsprechender Bewilligung möglich. Während der gesamten Betreuungsphase übernimmt das regionale Kompetenzzentrum das einrichtungsübergreifende Case Management und bleibt zentraler Ansprechpartner für die Patient/innen sowie für alle betreuenden Einrichtungen. Durch die individuelle, bedarfsorientierte und langfristige Betreuung im Rahmen der Maßnahmenpläne können Patient/innen nachgehend betreut und ‚Drehtür-Effekte‘ deutlich reduziert werden.
Finanzierung
Im Vordergrund des integrierten Versorgungssystems „Alkohol 2020“ steht die Bereitstellung eines patientenorientierten Systems, in dem Patient/innen eine zentrale Anlaufstelle haben und die komplexe Art der Finanzierung im Hintergrund abläuft. Im Gegensatz zu Deutschland ist daher im suchtspezifischen Bereich keine Trennung der Leistungen und Zuständigkeiten in Form einer durch die Krankenkasse finanzierten Akutbehandlung („Entzugsbehandlung“) und einer von der Rentenversicherung bezahlten Rehabilitation („Entwöhnungsbehandlung“) vorgesehen. Stattdessen werden alle Leistungen zentral geplant, bewilligt und gemeinsam von der Krankenkasse, der Rentenversicherung und dem Land über einen variablen Finanzierungsschlüssel finanziert, der die in den Leistungen enthaltenen kurativen und rehabilitativen Anteile berücksichtigt. Dadurch kann ein gemeinsames, einheitliches administratives wie inhaltliches Prozessmanagement gewährleistet werden. Diese Art der Finanzierung bezieht sich nur auf den Bereich der spezialisierten Suchthilfe. Die Finanzierung des allgemeinen Gesundheitssystems inklusive des niedergelassenen Bereichs, der Krankenhäuser und der sonstigen Rehabilitationseinrichtungen bleibt davon unangetastet.
Die Steuerung wird ermöglicht durch die strukturelle Trennung zwischen den regionalen Kompetenzzentren (als zentrale Anlaufstelle für die Planung der Behandlungs- und Rehabilitationsmaßnahmen), der unabhängigen gemeinsamen Bewilligungsstelle und den für die Umsetzung der Maßnahmen zuständigen ambulanten und stationären Suchthilfeeinrichtungen. Um ein ökonomisches Eigeninteresse auszuschließen, dürfen die Träger der regionalen Kompetenzzentren und des Instituts für Suchtdiagnostik keine eigenen ambulanten und stationären Leistungen anbieten. Darüber hinaus ist durch ein flächendeckendes gemeinsames Dokumentationssystem im Suchthilfebereich für die Kostenträger eine transparente wirkungsorientierte Steuerung des Versorgungssystems möglich.
Pilotprojekt Phase 1
Dieses neue integrierte Versorgungssystem, das von der Pensionsversicherung, der Wiener Gebietskrankenkasse und der Stadt Wien gemeinsam entwickelt wurde, wird seit Oktober 2014 in Wien im Rahmen des Pilotprojekts „Alkohol 2020“ umgesetzt.
In der ersten Pilotphase von Oktober 2014 bis März 2016 (18 Monate) wurden in Kooperation mit spezialisierten Einrichtungen aus dem Sucht- und Drogenhilfenetzwerk in Wien Kapazitäten geschaffen, um bis zu 500 Personen in das Pilotprojekt aufzunehmen und im Rahmen des neuen integrierten Versorgungssystems zu betreuen. Voraussetzung für eine Teilnahme am Pilotprojekt war für Patient/innen das Vorliegen einer Anspruchsberechtigung sowohl bei der Stadt Wien, der Wiener Gebietskrankenkasse als auch der Pensionsversicherungsanstalt, zusätzlich gab es eine Altersgrenze von maximal 55 Jahren bei Eintritt ins Pilotprojekt. Über diese formellen Kriterien hinaus gab es keine inhaltliche Einschränkung der Zielgruppe.
Insgesamt suchten während der ersten Pilotphase 843 Personen das regionale Kompetenzzentrum auf. Der Großteil dieser Personen meldete sich ohne Vermittlung aus dem Gesundheits- und Sozialsystem eigenständig beim regionalen Kompetenzzentrum (46 Prozent). Knapp ein Drittel wurde von einer teilnehmenden Einrichtung aus dem Sucht- und Drogenhilfenetzwerk an das regionale Kompetenzzentrum vermittelt. Zehn Prozent wurden jeweils über die Liaisondienste aus den Wiener Krankenanstalten und über die Case Manager der Wiener Gebietskrankenkasse und der Pensionsversicherungsanstalt vermittelt. Ein geringer Anteil kam über eine Überweisung aus dem niedergelassenen Bereich zum regionalen Kompetenzzentrum. Der Frauenanteil betrug konstant ein Drittel, zwei Drittel der Personen waren Männer. Dies entspricht den Prävalenzzahlen in Wien.
Etwa ein Viertel der Personen, die sich in der ersten Pilotphase beim regionalen Kompetenzzentrum meldeten, war nicht anspruchsberechtigt, wies keine relevante Indikationsstellung auf oder wurde akut in eine Notaufnahme gebracht.

Abbildung 2: Personen im regionalen Kompetenzzentrum
In der ersten Pilotphase wurde in Folge für insgesamt 524 Personen ein Maßnahmenplan erstellt. Mehr als zwei Drittel dieser Maßnahmenpläne bestanden aus rein ambulanten Modulen, nur ein Drittel beinhaltete stationäre Maßnahmen. Dies zeigt deutlich, dass die neu geschaffenen ambulanten Angebote einen bestehenden Bedarf erfüllen, der bisher nicht ausreichend abgedeckt wurde. Bis Ende März 2016 wurden 465 Personen vom Institut für Suchtdiagnostik begutachtet, für 461 Personen wurden die jeweiligen Maßnahmenpläne (zum Teil nach Änderung durch das Institut für Suchtdiagnostik) bewilligt, fünf Personen wurden indikationsentsprechend in andere Behandlungsangebote vermittelt (Regionalpsychiatrie/Drogeneinrichtungen). 58 Personen sind nicht zur Bewilligung erschienen bzw. der Bewilligungsprozess war mit Ende der Pilotphase 1 noch nicht abgeschlossen.
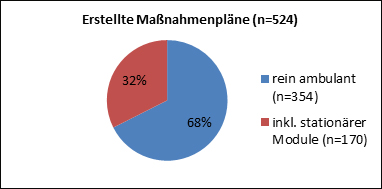
Abbildung 3: Erstellte Maßnahmenpläne
Die Patient/innen, die in der ersten Pilotphase im neuen Versorgungssystem betreut wurden, waren im Schnitt 43 Jahre alt, wobei Frauen (43,7 Jahre) geringfügig älter waren als Männer (43,3 Jahre). Fast die Hälfte der Personen war zwischen 40 und 50 Jahre alt, knapp zehn Prozent der Personen waren 30 Jahre alt oder jünger, und 20 Prozent waren älter als 50 Jahre. 15 Prozent der Patient/innen waren obdachlos oder in einer betreuten Wohnform untergebracht. Die Hälfte der Patient/innen lebt allein, etwa 30 Prozent leben in einer Beziehung (davon zwölf Prozent in einer gemeinsamen Wohnung mit Kindern), sechs Prozent sind alleinerziehend.
Die meisten der Patient/innen hatten einen guten Bildungsabschluss: 43 Prozent verfügen über eine abgeschlossenen Lehre, 25 Prozent haben Abitur oder studiert. Nur ein Prozent verfügt über keinen Abschluss. Während der Betreuung in der Pilotphase waren 60 Prozent der Patient/innen arbeitslos, 25 Prozent hatten einen Arbeitsplatz, und 15 Prozent waren nicht erwerbstätig.
Insgesamt wurde das Pilotprojekt von den Patient/innen sehr gut angenommen. Die Rückmeldungen sind überwiegend positiv und begrüßen, dass das neue integrierte Versorgungssystem eine Erleichterung und eine verbesserte Betreuung für Menschen mit einer Alkoholerkrankung in Wien bewirkt. Die Angebote des Pilotprojektes werden sehr positiv angenommen, was sich auch in einer sehr geringen Abbruchsquote widerspiegelt: Nur drei Prozent der Personen, die einen Maßnahmenplan erhalten haben, haben diesen nicht angetreten, nur 19 Prozent der Patient/innen haben bisher den Maßnahmenplan vor dem geplanten Ende der Betreuung abgebrochen.
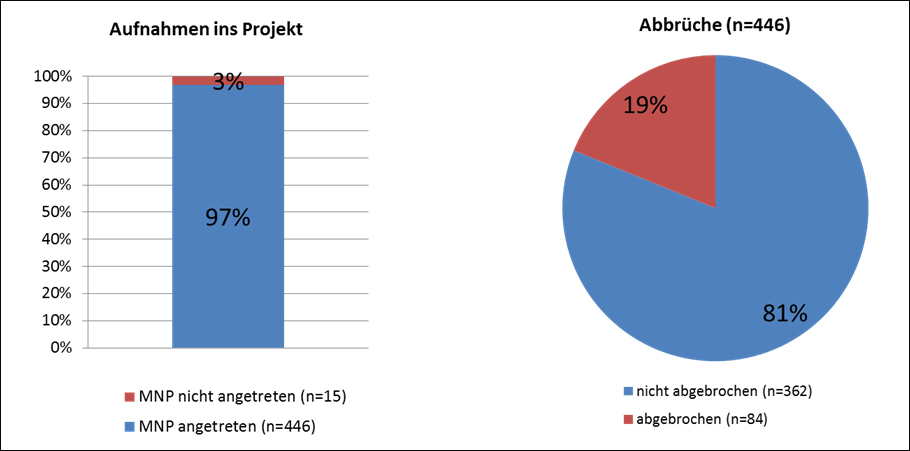
Abbildung 4: Nicht-Antritts-Quote und Abbruchquote (MNP = Maßnahmenplan)
Die Kosten für diese erste Pilotphase beliefen sich auf weniger als drei Millionen Euro und lagen damit um 13 Prozent unter den prognostizierten Kosten von 3,5 Millionen Euro. Dieser Betrag beinhaltet alle ambulanten und stationären Leistungen in den betreuenden Einrichtungen (Leistungsmodule) sowie die Leistungen des regionalen Kompetenzzentrums, die Kosten für den Bewilligungsprozess durch das Institut für Suchtdiagnostik, für das Nahtstellenmanagement durch die Liaisondienste sowie für das Dokumentationssystem und für eine umfassende externe Evaluierung (Rahmenmodule).
Trotz der deutlich umfassenderen Leistungen und einer Betreuungsdauer von mehr als einem Jahr entsprechen die Betreuungskosten im integrierten Versorgungssystem „Alkohol 2020“ während der Pilotphase 1 damit pro Person den bisherigen Betreuungskosten im rein stationären Versorgungssystem bei einer Aufnahmedauer von durchschnittlich nur knapp zwei Monaten.
Fallbeispiele aus der Pilotphase 1
Herr. W ist 53 Jahre alt und wies in den vergangenen 30 Jahren immer wieder problembehaftete Alkoholkonsummuster auf. Nach der Scheidung von seiner Partnerin und insbesondere nach einer Krebsdiagnose im Jahr 2010 stieg sein Konsum sehr stark an. Herr W. hatte in der Vergangenheit bereits einen stationären Aufenthalt sowie eine ambulante Behandlung seiner Alkoholkrankheit in Anspruch genommen, empfand diese Maßnahmen aber als wenig hilfreich.
Von seinem Sohn erfuhr er vom Projekt „Alkohol 2020“ und wandte sich an das regionale Kompetenzzentrum. Dort wurde mit dem Klienten eine ambulante Therapie beim Verein p.a.S.S. vereinbart. Die medizinischen und psychotherapeutischen Angebote nahm Herr W. sehr gut an, es konnte damit begonnen werden, die Gewalterfahrungen, die Herr W. im Kindesalter gemacht hat, aufzuarbeiten.
Durch den guten Therapieverlauf konnte Herr W. im Herbst 2016 seinen Beruf als Altenpfleger, den er seit 2010 nicht mehr ausüben konnte, wieder aufnehmen.***
Frau Y. ist 41 Jahre alt und begann bereits mit elf Jahren, Alkohol zu konsumieren. Zum Zeitpunkt des Erstgesprächs hatte Frau Y. einen episodisch stark auftretenden Konsum (bis zu elf Gläser Wein). Bei Frau Y. wurden bereits zuvor mehrere psychische Störungen diagnostiziert. Sie gilt als zu 50 Prozent behindert und bezieht Bedarfsorientierte Mindestsicherung. Frau Y. besitzt keinen Schulabschluss und hatte bisher meist nur kurze Beschäftigungsverhältnisse. Ihre Tagesstruktur besteht hauptsächlich aus Computerspielen – laut eigenen Angaben, um ihren Problemen zu entfliehen. Sie wurde im Rahmen eines Krankenhausaufenthalts auf das Projekt „Alkohol 2020“ hingewiesen.
Aufgrund der sehr komplexen Multiproblemlage wurde im regionalen Kompetenzzentrum gemeinsam mit Frau Y. vereinbart, dass eine längere Betreuung im Ausmaß von zwölf Monaten sinnvoll wäre. Ebenso wurde eine Beschäftigungsmaßnahme organisiert, um die Fähigkeiten von Frau Y. zu stärken, ihr langfristig eine Perspektive am Arbeitsmarkt zu eröffnen und eine sinnvolle Tagesstruktur zu ermöglichen.
Frau Y. begann ihre ambulante Therapie beim Verein Grüner Kreis. Sie kann das Erarbeitete im Alltagsleben gut umsetzen und macht eindeutige Fortschritte. Sie ist seit einigen Monaten auch rückfallfrei. Des Weiteren konnte Frau Y. in den zweiten Arbeitsmarkt integriert werden. Sie arbeitet seit einigen Monaten als Teilzeitbeschäftigte in einem sozialökonomischen Betrieb in Wien.
Ausblick: Pilotprojekt Phase 2
Seit April 2016 wird das Projekt „Alkohol 2020“ in Wien im Rahmen einer zweiten Pilotphase fortgeführt. In dieser Pilotphase beteiligen sich zusätzlich die vier bundesweit zuständigen Sonderversicherungsträger (Sozialversicherungsanstalt der gewerblichen Wirtschaft/SVA, Sozialversicherungsanstalt der Bauern/SVB, Versicherungsanstalt für Eisenbahnen und Bergbau/VAEB, Versicherungsanstalt öffentlich Bediensteter/BVA) sowie örtlich ansässige Krankenversicherungsträger (Krankenfürsorgeanstalt der Bediensteten der Stadt Wien/KFA, Betriebskrankenkassen) an der Finanzierung des Projekts. Pro Monat können bis zu 100 alkoholkranke Menschen, die bei einem der teilnehmenden Kostenträger krankenversichert sind, neu in das Projekt aufgenommen und im Rahmen von „Alkohol 2020“ versorgt werden.
Das integrierte Versorgungskonzept wird kontinuierlich weiterentwickelt und adaptiert. Unter anderem wird das Leistungsangebot durch Kooperationen mit weiteren Einrichtungen laufend ausgebaut, um die Patient/innen bedarfsgerecht zu versorgen. Auch das Case Management des regionalen Kompetenzzentrums wurde seit Beginn der Pilotphase 2 intensiviert. Nach Ende des Maßnahmenplans erfolgt nun ein Abschlussgespräch mit den Patient/innen im regionalen Kompetenzzentrum, in dem unter anderem rückblickend die Betreuung im Maßnahmenplan sowie zukünftige Möglichkeiten zur Rückfallbewältigung thematisiert werden und eine gute Anbindung an das allgemeine Gesundheits- und Sozialsystem sichergestellt wird.
Ziel ist es, bis zum Jahr 2020 ein integriertes Versorgungssystem aufzubauen, das bewirkt, dass alkoholkranke Menschen nachhaltig subjektiv und objektiv gesünder und in das gesellschaftliche Leben integriert sind.
Kontakt:
Lenea Reuvers, M.A.
Leiterin Projekt „Alkohol 2020“
Sucht- und Drogenkoordination Wien gGmbH
Modecenterstraße 14/Block B/2.OG
1030 Wien
Österreich
lenea.reuvers@sd-wien.at
Projekt „Alkohol 2020“
Angaben zur Autorin:
Lenea Reuvers studierte Internationale Beziehungen und Ökonomie an der University of Warwick (UK) und der SAIS Johns Hopkins University (Bologna/USA). Nach ihrem Studium arbeitete sie in der Außen- und Entwicklungspolitik, bevor sie zur Sucht- und Drogenkoordination Wien wechselte. Dort leitet sie seit August 2013 das Projekt „Alkohol 2020“ mit dem Ziel, ein integriertes Versorgungssystem für alkoholkranke Menschen aufzubauen, in dem erstmals die verschiedenen Bereiche des Gesundheits- und Sozialsystems wie auch verschiedene Kostenträger miteinander kooperieren.
Literatur:
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) (Hrsg.) (2015). S3-Leitlinie „Screening, Diagnose und Behandlung alkoholbezogener Störungen”. AWMF-Register Nr. 076-001. URL: http://www.awmf.org/leitlinien/detail/ll/076-001.html (letzter Zugriff am 01.02.2017).
- Czypionka, T., Pock, M., Röhrling, G., Sigl, C. (2013). Volkswirtschaftliche Effekte der Alkoholkrankheit. Eine ökonomische Analyse für Österreich. Wien: Institut für höhere Studien.
- PVA/SDW/WGKK (2014). Alkohol 2020 – Gesamtkonzept für eine integrierte Versorgung von Menschen mit einer Alkoholerkrankung in Wien, Wien: Sucht- und Drogenkoordination Wien gGmbH.
- Reuvers, L. (2015). Alkohol 2020 – Integrierte Versorgung von Menschen mit einer Alkoholerkrankung: Das Wiener Modell, Wien: Sucht- und Drogenkoordination Wien gGmbH. Online verfügbar unter: https://sdw.wien/wp-content/uploads/Alkohol-2020_Konzept-Wiener-Modell-Phase-I.pdf (letzter Zugriff am 07.03.2017)
- Uhl, A., Bachmayer, S., Kobrna, U., Puhm, A., Kopf, N., Beiglböck, W., Eisenbach-Stangl, I., Preinsberger, W., Musalek, M. (2009). Handbuch Alkohol – Österreich. Zahlen, Daten, Fakten, Trends. 3., überarbeitete und ergänzte Auflage. Wien: Bundesministerium für Gesundheit.
- World Health Organization (WHO) (2014). Global status report on alcohol and health 2014. Geneva: WHO.
- World Health Organization (WHO) (2015). The European health report 2015 / Targets and beyond – reaching new frontiers in evidence. Copenhagen: WHO.

